12. Sanidad
1. El área en cifras
A lo largo del año 2012 se han registrado un total de 97 reclamaciones en el área de Sanidad, lo que representa un 3,84% del total de las quejas tramitadas en la institución.
En función de las materias o subáreas que se analizan, las quejas recibidas se pueden clasificar de esta manera:
– Derechos de las personas usuarias.....45
– Funcionamiento de la Administración y procedimiento administrativo.....19
– Listas de espera.....14
– Asistencia sanitaria.....12
– Régimen de contratación, patrimonio y responsabilidad administrativa.....5
– Salud pública.....2
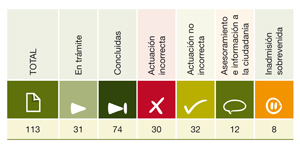
Por lo que respecta al detalle de la tramitación de las quejas gestionadas en el área al cierre del ejercicio, en diciembre de 2012, su información estadística es la siguiente.
2. Quejas destacadas
Algunas de las quejas que hemos recibido en esta área han tenido relación directa con los cambios legislativos del año 2012 sobre el derecho a la protección a la salud. Han tenido que ver con la dificultad para el reconocimiento del derecho a un menor extranjero, y el efecto que las nuevas medidas han tenido en determinados aspectos de la prestación farmacéutica.
En la Resolución del Ararteko, de 28 de mayo de 2012, por la que se recomienda al Departamento de Sanidad y Consumo del Gobierno Vasco el reconocimiento de la asistencia sanitaria a un menor extranjero en estancia temporal con fines de escolarización, se recogió nuestra valoración sobre el acceso a la tarjeta sanitaria de este menor extranjero.
Por lo que respecta a la prestación farmacéutica, dos son los problemas que nos han planteado, ambos relacionados con las nuevas medidas sobre la dispensación de medicamentos y la falta de alternativa cuando se da una intolerancia al que según los nuevos criterios le corresponde.
De acuerdo con la nueva redacción dada por el Real Decreto-ley 16/2012, de 20 de abril, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones a la Ley 29/2006, de 26 de julio, de garantías y uso racional de los medicamentos y productos sanitarios, la dispensación del medicamento queda condicionada no sólo por el precio sino por el hecho de que sea genérico.
A consecuencia de ello, puede ocurrir que el o la paciente a quien por motivos de intolerancia al medicamento que le corresponde, su médico le ha prescrito otro, no tenga derecho a su financiación, aunque ambos tengan el mismo precio.
En otro supuesto de dispensación de medicamento, los padres de una persona que padece encefalopatía mioclónica plantearon su problema porque la Resolución de 2 de agosto de 2012, de la Dirección General de Cartera Básica de Servicios del Sistema Nacional de Salud y Farmacia, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos de la prestación farmacéutica en el Sistema Nacional de Salud, excluye la financiación del medicamento prescrito por su médico.
A la vista del detallado informe sobre la intolerancia y la inexistencia de alternativa de un medicamento distinto al que le genera esa intolerancia, planteamos al Departamento de Sanidad y Consumo un análisis individualizado del caso, procedimiento que en el momento de cerrar este informe está abierto.
2.1. Derechos de las personas usuarias
Algunas quejas nos recuerdan la importancia que tiene el principio de coordinación en el acceso a las prestaciones sanitarias.
En un expediente relacionado con la denegación de tratamiento de la enfermedad de vitíligo mediante fototerapia en un determinado hospital, se nos informó que, en contra de lo manifestado en la queja, la exclusión de ese tratamiento en pacientes con vitíligo no se debía a una saturación puntual en la unidad de fototerapia del centro, sino a una decisión basada en una sesión clínica del servicio de dermatología respecto de pacientes con esa patología.
Contrastada esa respuesta con el paciente, éste nos informó sin embargo que, a iniciativa suya, había sido admitido en la lista de espera de otro centro. Debido a que esa actuación no casaba con la respuesta que Osakidetza nos había dado, suspendimos nuestra intervención hasta ver si efectivamente le daban el tratamiento de fototerapia.
Tras confirmarnos este paciente que había iniciado el tratamiento, nos volvimos a dirigir a Osakidetza para comunicarlo e indicar que, si bien no nos corresponde cuestionar los criterios del servicio de dermatología del centro que denegó la primera petición de tratamiento, era necesario tener en cuenta que el sistema de información del sistema de salud no dispuso de un cauce apropiado para reconducir la pretensión de este usuario. Su acceso ocurrió por su insistencia y empeño personal y el análisis de estos casos debería servir para tratar de encauzar mejor discrepancias que, como la analizada, giran en torno al derecho de las personas usuarias a recibir información sobre las prestaciones disponibles en el sistema público.
Hemos podido analizar la dificultad que se suscita para casar determinadas necesidades de los pacientes con las previsiones recogidas en el correspondiente catálogo de prestaciones ortoprotésicas.
El análisis de algunas quejas en este apartado no planteaba duda en cuanto a la legalidad de los motivos de denegación (por ejemplo exclusión de elementos fabricados con carbono prevista en el anexo 6, apartado 7 del Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la cartera de servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. Sin embargo, nos ha parecido que debiera abrirse la posibilidad de acceder a determinados productos cuando se pueda justificar su necesidad y ventaja con base en las circunstancias de la persona necesitada.
A ese respecto, más allá de las lógicas ventajas que pudieran venir de la mano de los productos más novedosos (por ejemplo las antes mencionadas prótesis de carbono) cabe pensar que su coste podría quedar compensado por un uso más prolongado que el previsto para la renovación de los productos que sí están incluidos. Desde esta perspectiva, planteamos a la administración sanitaria la posibilidad de que la regla de exclusión general no esté reñida con la admisión de excepciones cuando sea posible objetivar en qué circunstancias se puede reconocer esa excepción. El Departamento de Sanidad y Consumo nos comunicó su disposición favorable a incorporar esta pretensión ante el órgano correspondiente del Consejo Interterritorial de Salud.
Con relación a otras prestaciones ortoprotésicas, hemos vuelto a recibir quejas porque no se ha entrado a valorar informes aportados por las personas solicitantes relativos a la acreditación de la capacidad exigida para el manejo de sillas de ruedas a motor. A pesar de que pedimos una valoración de los informes aportados, la administración sanitaria, al igual que en otros expedientes similares relativos a la capacidad, no vio razón para tenerlas en cuenta y mantuvo la decisión ya adoptada basada en sus propios informes.
Una consideración similar sobre el hecho de no haber sido tomados en consideración informes médicos aportados por las personas solicitantes, merecen los problemas que algunas de las quejas nos han planteado, relativas al número de pañales que necesitan las personas que padecen incontinencia.
En esas situaciones se debe abrir la puerta a la posibilidad de estudiar necesidades individuales pues el número de pañales no es una limitación impuesta por la configuración normativo de este producto.
Determinadas prestaciones de la cartera de servicios tienen en cuenta las dificultades de las personas con discapacidad para acceder a ellas. Sin embargo, las actuales previsiones resultan insuficientes.
Partiendo de la queja de los padres de una persona con discapacidad por la denegación de ayuda para una intervención odontológica en la que plantearon un eventual trato diferente entre áreas de salud, nos hemos dirigido al Departamento de Sanidad y Consumo para aclarar esa situación, y conocer las previsiones para desarrollar el informe sobre la reordenación de la asistencia dental de calidad para personas con discapacidad intelectual.
Hemos recibido nuevas quejas sobre el acceso a los tratamientos de reproducción asistida (TRA). Destacamos entre ellas varias peticiones para ampliar la financiación de tratamientos con diagnóstico genético preimplantacional (DGP), actualmente establecida en tres intentos.
La especificidad de estos casos se encuentra en que el hecho de buscar una descendencia libre de una enfermedad genética es distinto que el que acompaña al hecho de buscar una descendencia biológica en una mujer que de manera natural no puede alcanzar.
Junto con lo anterior, otro aspecto que nos llevó a tramitar esta queja tuvo que ver con el procedimiento de autorización de DGP, en tanto que el actual no parece dar pie a que el Departamento de Sanidad y Consumo valore e informe sobre cuál podría ser el tratamiento más adecuado para el éxito en un intento posterior.
Sobre esta base, planteamos la posibilidad de abrir la puerta a un cuarto intento, así como la adecuación del procedimiento para conseguir una cantidad de embriones que permita llegar al momento de la transferencia con más probabilidad de embarazo. En el caso suscitado, solo en uno de los tratamientos hubo posibilidad de transferencia de embriones.
En su respuesta a este planteamiento el Departamento de Sanidad y Consumo nos informó de la intención de la Comisión Asesora de reproducción humana asistida (RHA) de Osakidetza de proceder a revisar el protocolo y los circuitos de derivación para adaptarlos a lo que resulte más efectivo según la naturaleza y características de los casos. No apreciaron razones suficientes para un nuevo intento de DGP.
Con relación a estos TRA una pareja presentó una queja porque, después de esperar 10 meses para una de las fases del tratamiento, se le informó de que ella incumplía el requisito de la edad.
Además de referirse a los aspectos relativos a los criterios de acceso, planteó que debieron ser informados desde el inicio sobre el requisito de la edad y la dificultad de cumplirlo en función de las previsiones de la lista de espera.
Una decisión de Osakidetza que hubiera anticipado el incumplimiento de un requisito con base en una determinada previsión de espera en aquel momento, sería inadecuada si ello hubiera llevado a la exclusión. No obstante, dado que es una circunstancia esencial, las personas que desean acceder a esta prestación deberían ser informadas del tiempo de espera previsto, sobre todo cuando puede llegar a influir en el cumplimiento de un requisito.
Si bien con ocasión de otras quejas, cuyo objeto fueron precisamente las condiciones de acceso, hemos visto que las personas usuarias son informadas de ello, este caso sirvió para revisar los procesos y procurar evitar frustraciones tras una larga espera.
En este apartado de los derechos recibimos una queja sobre el específico derecho de los y las niñas a estar acompañados. Acudieron a la institución del Ararteko para exponer las dificultades que el padre y la madre encontraron para permanecer durante la noche acompañando a su hijo, hospitalizado en la UCI.
Por lo que se refiere a nuestra intervención en el momento de los hechos (permanencia en la UCI durante su ingreso) la percepción que tuvimos fue la de que previendo que no hubiera sido posible satisfacer peticiones simultáneas de otras madres o padres, los responsables del centro consideraron que atender una petición sería darles un trato desigual respecto de quienes sí se atuvieron a las normas internas de permanencia en la UCI. No apreciamos pues que el hospital cuestionara propiamente el derecho a acompañar al menor.
Una muestra de que los derechos respecto del acompañamiento a los y las niñas no pasan desapercibidos al Hospital puede ser la ampliación de la inicial limitación en las visitas (1/2 hora), a la actual, (desde la 9.00 h. hasta las 21.00, ampliado a situaciones excepcionales).
Con ocasión de otros expedientes relativos al acompañamiento de menores hemos comprobado que para que se puedan materializar derechos de las y los niños reconocidos en el ordenamiento es necesario adecuar espacios.
Las circunstancias que se dieron en este caso, donde atender el deseo de unas personas sólo era posible si otras (al menos no muchas) no lo pedían, nos llevaron a tener en cuenta la conveniencia de aplicar normas más flexibles, de manera que la sola posibilidad de un elevado número de peticiones no cierre de antemano la puerta a peticiones de padres y madres que manifiesten este deseo de acompañamiento.
Es una reflexión que trasladamos a Osakidetza, partiendo de que la pretensión de estas personas es legítima.
2.2. Asistencia sanitaria
En este apartado relativo a la asistencia sanitaria es habitual que nos manifiesten opiniones sobre una eventual una actuación negligente de Osakidetza.
En principio, por tratarse de aspectos técnico médicos, no podemos valorar los procesos médicos de los que se quejan estas personas. En tales casos, además de indicarles esa limitación por nuestra parte, aprovechamos para explicar la diferencia que existe entre una mala práctica y lo que puede ser un diagnóstico inicial distinto al que posteriormente resulta acertado y, en todo caso sobre el cauce de responsabilidad patrimonial que pueden utilizar.
Pero no siempre debemos abocar al ciudadano a iniciar el largo procedimiento de responsabilidad patrimonial, donde únicamente se podrá dilucidar si hubo o no una mala práctica. Aunque no es posible anticipar que una información más completa vaya a reconducir el desacuerdo que muestra una reclamación, algunas quejas nos muestran a personas con una insuficiente información sobre su proceso asistencial.
Es esta una perspectiva que hemos trasladado a Osakidetza cuando hemos apreciado datos de insuficiente información a una persona reclamante.
Una queja por la denegación de un reintegro de gastos del coste de una prueba diagnóstica en un centro privado nos llevo a analizar determinados aspectos formales del proceso asistencial del que se trataba. El tiempo que le comunicaron que debía esperar tuvo una relación directa con la justificación de su petición de reintegro.
A resultas de ese análisis llegamos a la conclusión de que la espera prevista en el sistema público para la prueba diagnóstica que le prescribieron, justificó la opción de esta persona de acudir a un centro privado. La prescripción de la prueba recogía su carácter urgente y antes de acudir a la medicina privada había pedido un adelanto que no fue atendido.
Nuestra valoración ha quedado recogida en la Resolución del Ararteko, de 12 julio de 2012, por la que se concluye un expediente de queja sobre la denegación de un reintegro de gastos por la utilización de la medicina privada.
2.3. Listas de espera
Al igual que en años anteriores, hemos considerado fundamentadas las quejas que han superado el tiempo de espera estándar.
Seguimos observando que muchas de las quejas han vuelto a tener como elemento común la falta de información sobre lo que pudiera ser una previsión para su intervención, a pesar de haber acudido al correspondiente servicio de atención.
Ese aspecto de la queja, relativo a la información, nos parece importante. A este respecto, entre la presumible dificultad de comunicar con anticipación una fecha cierta y la ausencia de información, debería existir un grado de información que permitiera reducir la incertidumbre de quien se encuentra en espera de ser intervenida.
Por último, podemos decir que parte de las quejas que contabilizamos dentro de este apartado de listas de espera podrían serlo en el de asistencia sanitaria, pues varias de las que recibimos por el tiempo de espera fueron de pacientes que sufrían patologías dolorosas que convivían con episodios de urgencias.
2.4. Funcionamiento de la Administración y procedimiento administrativo
Debido a que este ejercicio se han recibido nuevas quejas por demoras en la resolución de expedientes de responsabilidad, hemos de referirnos a ellas porque el tiempo de tramitación que estas quejas mostraron resultaba excesivo. Así queda expuesto en la Resolución del Ararteko, de 7 de noviembre de 2012, por la que se recomienda a Osakidetza que adopte medidas para resolver de manera expresa un expediente de responsabilidad patrimonial.
Algunas quejas han expuesto la dificultad en disponer de una prueba diagnóstica prescrita para una posterior consulta con el especialista que la prescribió. Estas personas planteaban además el problema de coordinación para gestionar las adecuaciones de fechas.
Por ello, tenemos que recoger de nuevo la reflexión ya realizada en anteriores informes, en el sentido de que si bien son servicios o funciones distintas –el médico que prescribe la prueba y el servicio que gestiona las pruebas– ambos se imbrican en un mismo procedimiento asistencial.
Es esencial que la propia organización sanitaria aclare las dudas o despeje los obstáculos que se dan para cohonestar la indicación del médico con la disponibilidad de las fechas para la realización de las pruebas. En tales situaciones vemos que se responsabiliza al paciente de cuestiones que podemos decir que van más allá de la mera tramitación de la petición de citas o pruebas.
La queja de un paciente a la espera a un tratamiento puede ser reflejo de las situaciones en que nos podemos encontrar cuando no recibimos la información que debiéramos.
La espera se inició en 2011 dentro de un programa específico, autorizado por la Agencia Española de Medicamentos y Productos Sanitarios, de acceso a un medicamento para casos en los que la demora hasta su comercialización se considera excesiva.
El paciente presentó una reclamación en octubre de 2012 porque, a pesar de haber sido seleccionado, seguía a la espera.
Osakidetza nos comunicó que el medicamento se había comercializado en diciembre de 2011, por lo que el programa específico donde había sido seleccionado dejó de ser la vía de acceso.
Desde junio de 2012 el procedimiento de acceso al tratamiento (triple terapia en hepatitis C crónica) es el previsto en las instrucciones de 8 de junio de este año dadas por la Dirección de Asistencia Sanitaria y la Dirección Económico Financiera para su uso.
En octubre de 2012, cuando presentó su reclamación en el centro, el paciente seguía sin conocer el motivo de la demora.
3. Contexto normativo
La aprobación del Real Decreto-ley 16/2012, de 20 de abril, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones, ha supuesto un cambio en aspectos sustanciales del derecho a la asistencia sanitaria pública, entre ellos la nueva configuración de la condición de asegurado de la que se excluye a determinados colectivos y la participación de las personas beneficiarias en la financiación de las prestaciones.
La normativa autonómica posterior, Decreto 114/2012, de 26 de junio, sobre régimen de las prestaciones sanitarias del Sistema Nacional de Salud en el ámbito de la Comunidad Autónoma de Euskadi, aprobada para adecuar en su ámbito los requisitos de acceso a la condición de asegurado y participación en la financiación, ha quedado suspendida cautelarmente como resultado del conflicto positivo de competencias interpuesto por el Estado, salvo en los artículos exceptuados de la suspensión por el Auto del Tribunal Constitucional de 13 de diciembre de 2012, sobre la ampliación del ámbito subjetivo del derecho a acceder a la asistencia pública.
Por su parte, el Gobierno Vasco ha recurrido el Real Decreto Ley16/2012, de 20 de abril, por invasión de competencias, sobre la base de los motivos recogidos en el informe remitido al Parlamento Vasco.
En ese contexto, queda por ahora despejado el camino para que en nuestra Comunidad Autónoma se encauce de manera normalizada el acceso a la salud de los colectivos que al amparo del mencionado Real Decreto Ley16/2012 no son asegurados o beneficiario de la salud pública.
En este nuevo escenario legal habrá que tener en cuenta la adecuación prevista de la cartera de servicios del sistema nacional de salud que en lo que se refiere a la prestación ortoprotésica ya se ha aprobado, mediante Real Decreto 1506/2012, de 2 de noviembre, por el que se regula la cartera común suplementaria de prestación ortoprotésica del Sistema Nacional de Salud y se fijan las bases para el establecimiento de los importes máximos de financiación en prestación ortoprotésica.
4. Plan de actuación
Gran parte de nuestra actividad tiene que ver con quejas individuales. Partiendo de estas quejas, el plan de actuación de la institución del Ararteko prevé iniciar expedientes de oficio cuando tales quejas nos muestran problemas que pueden trascender del supuesto individual.
4.1. Actuaciones de oficio
Por diversos medios se nos trasladó el problema con el que se encontraban las personas que acudían al servicio de Urgencias del Hospital de Cruces. La situación tuvo que ver con una saturación en dicho servicio, pues estando los boxes ocupados por personas a la espera de su ingreso se atendía a muchos y muchas pacientes en los pasillos.
Nuestra valoración se recoge en la Resolución del Ararteko, de 4 de abril de 2012, por la que se concluye el expediente abierto con motivo de la atención sanitaria en el servicio de urgencias del Hospital de Cruces.
Un segundo expediente se inició para conocer si se habían desarrollado mecanismos para garantizar la comunicación del hecho a las familias de las personas accidentadas. El análisis de los datos que hemos recabado nos ha llevado a la valoración que mencionamos en el apartado de recomendaciones generales para que las administraciones que intervienen se coordinen para garantizar que las familias de las víctimas de accidentes puedan ser informadas con la máxima inmediatez posible.
En 2011 se presentó el Estudio sobre las técnicas de reproducción asistida, para conocer la situación actual de esta prestación, con las posibilidades de su mejora, presentado por el Consejero de Sanidad y Consumo en el Parlamento Vasco.
El seguimiento que hemos realizado nos ha permitido conocer que en el momento de elaboración de este informe anual se encuentra pendiente de aprobación la revisión de la cartera de servicios del Sistema Nacional de Salud; en lo que respecta a esta prestación, a la espera del Informe del Grupo de Expertos de Reproducción Humana Asistida. Esa circunstancia no sido obviada en algunas de las actuaciones que desde la comisión de seguimiento de la Subdirección de Asistencia Sanitaria de Osakidetza se han desarrollado, en las principales líneas de actuación del estudio que sobre las técnicas de reproducción asistida presentó en el Parlamento el Gobierno Vasco, entre ellas los criterios y requisitos de acceso a las diferentes técnicas.
En lo que respecta a la actual cartera de servicios de Osakidetza, durante 2012 se ha materializado la previsión de incorporación en el Hospital Donostia de nuevas técnicas (Fertilización in vitro FIV).
El inicio de esa nueva actividad de FIV en el Hospital Donostia ha permitido la reorganización de la lista de espera, centralizada hasta entonces en el Hospital de Cruces. Hay que destacar igualmente la puesta en marcha en este último Hospital de la técnica de crioconservación de ovocitos, cuando existe una indicación médica estricta.
Por lo que respecta al Hospital Universitario de Álava, en Txagorritxu, se ha incrementado la dotación de personal asignado a esta actividad, tanto en ginecología como en el laboratorio.
4.2. Recomendaciones generales
En informes anteriores hemos recogido que observamos situaciones que llevan a pensar que el juego entre la facultad de auto organización y los derechos de las personas usuarias- por ejemplo en el cambio de médico de cabecera o de especialista- debiera ser más flexible.
Nos ha parecido conveniente centrarnos en el aspecto concreto de la elección de servicios especializados y en la Recomendación General del Ararteko 1/2012, de 30 de octubre, de elección de servicio especializado y de hospital en el ámbito del Sistema Vasco de Salud/Osakidetza, se recoge nuestra percepción y recomendamos que las solicitudes de elección de hospital y servicio especializado en Osakidetza se valoren con flexibilidad.
El pasado año nos referimos a que es conveniente que los centros hospitalarios que atienden a una persona en situaciones de accidente, tenga en cuenta si la familia ha sido avisada o no, y actúe en consecuencia. El análisis que hemos realizado, que afecta a las áreas de Interior y Sanidad, está recogido en la “Recomendación General del Ararteko 3/2012, de 17 de diciembre. Necesidad de que el Departamento de Seguridad del Gobierno Vasco, Osakidetza y las Policías Locales establezcan mecanismos de coordinación para garantizar que las familias de las víctimas de accidentes sean informadas con la máxima inmediatez posible”.
5. Valoración del estado de los derechos ciudadanos
- 1. Las quejas nos han mostrado algunas de las consecuencias de la nueva configuración legal del acceso al derecho a la salud.
- a. Por lo que respecta a la atención de los colectivos excluidos de la condición de asegurado en aplicación del Real Decreto Ley 16/2012, de 20 de abril, el Auto del Tribunal Constitucional de 13 de diciembre de 2012, que ha levantado la suspensión cautelar del Decreto 114/2012, de 26 de junio, dará seguridad jurídica a las medidas para permitir su acceso normalizado al sistema vasco de salud.
- b. Hemos visto que a consecuencia de las modificaciones que en la materia se han producido, situaciones de intolerancia a medicamentos pueden quedar sin respuesta. Cuando tal circunstancia de intolerancia queda suficientemente acreditada, se debe abrir una puerta, pues de lo contrario el derecho a un tratamiento integro puede quedar afectado.
- 2. No podemos decir que reflejen una situación general, pero en la medida en que persisten algunas quejas sobre demoras excesivas en la resolución de expedientes de responsabilidad patrimonial debemos mencionarlas.
- Cuando así ocurre, si bien esperamos que el expediente de responsabilidad se resuelva y permita que la persona afectada conozca la decisión de Osakidetza sobre el fondo, una disculpa por la mala práctica que ha supuesto la demora siempre será bienvenida.
- 3. Algunas quejas por esperas nos siguen mostrando situaciones que llevan a pensar que personas que exponen sus circunstancias especiales no ven, sin embargo, que su situación sea tenida en cuenta.
- La inevitabilidad de las esperas no puede llevar a obviar que es necesario estudiarlas y tratar de encauzarlas en función de la evolución que pueden haber tenido desde su situación inicial.
- En cualquier caso, el desarrollo de un sistema de información que permita que las personas que están pendientes de una intervención tengan una idea aproximada de su espera, contribuirá a superar la incertidumbre que muchas de las quejas que recibimos expresan.